Una nueva alternativa para trasplantes: ‘yemas’ de hígado
Japón se perfila como líder de la medicina regenerativa al crear órganos con células madre iPS


Tras 15 años de promesas, desengaños y obstrucciones políticas, las células madre empiezan a dar resultados, y Japón ya se perfila como el flamante líder mundial de la medicina regenerativa. Tras anunciar la semana pasada el primer ensayo clínico para regenerar las retinas de los ciegos, los biólogos japoneses rompen hoy la banca con unas yemas de hígado humano manufacturadas en el laboratorio a partir de células madre iPS y que, según los conocedores de la investigación, suponen un paso crucial hacia una nueva clase de tratamiento para los enfermos hepáticos que mueren en la cola de los trasplantes.
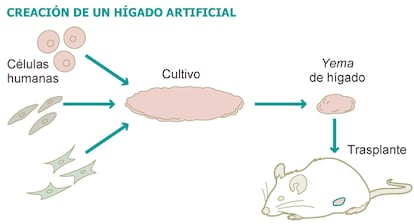
La técnica puede tardar unos 10 años en llegar a la clínica, pero supone una prueba de principio de los fundamentos de la emergente medicina regenerativa: la fabricación de órganos y tejidos que puedan trasplantarse a los pacientes para tratar una amplia gama de enfermedades hoy incurables. El descubrimiento de las células madre iPS por Shinya Yamanaka, último premio Nobel de Medicina, ha motivado a Japón a poner sus mejores recursos científicos en el desarrollo y la aplicación clínica de la medicina regenerativa.
Las células iPS son la gran promesa de este campo de la investigación biomédica. Su principal alternativa, por todo lo que se sabe hasta el momento, son las células madre embrionarias (ESC, por las iniciales de su denominación inglesa embryonic stem cells), que fueron en 1998 el gran disparador de este campo de investigación, pero que también se han ganado el repudio religioso por obtenerse de embriones humanos de dos semanas, antes de su implantación en un útero. Las células iPS, en cambio, se obtienen retrasando el reloj (reprogramando, en la jerga) de simples células de la piel para que recuperen su naturaleza ancestral de células madre.
Takanori Takebe y sus colegas de la Facultad de Medicina de la Universidad de la Ciudad de Yokohama, en Japón, presentan mañana en Nature una investigación llamada a tener un notable impacto científico en el futuro próximo. Han conseguido generar por primera vez “un órgano humano tridimensional vascularizado”, en concreto un hígado, a partir de cultivos de células madre iPS. Para demostrar que funciona lo han trasplantado a ratones humanizados, o preparados para no rechazar el implante. Pero el hígado trasplantado es humano. Tan humano como la persona de la que se extrajo una célula de la piel para convertirse, con las técnicas del Nobel Yamanaka, en un cultivo de células iPS.
La aplicación clínica de esta técnica no es inmediata: el propio Takebe estima que llegará en 10 años, que es la forma científica de decir “no lo sé”. Las yemas de hígado que han generado los investigadores japoneses son enteramente humanas, pero conseguir los permisos para trasplantárselas a un paciente requiere aún superar muchos protocolos, y algunos muy importantes.
Primero y principal, los científicos tendrán que demostrar que los riesgos derivados de las células iPS (inestabilidad genética, posibilidad de deriva cancerosa) no superan a los beneficios del implante. En los experimentos con ratones, Takebe y sus colegas no han detectado ninguno de estos problemas, pero es obvio que eso no basta.
El director de la Organización Nacional de Trasplantes (ONT), Rafael Matesanz, considera “muy interesante” el trabajo de los japoneses. “Aunque las células iPS son una línea de investigación más entre otras”, puntualiza, “y hasta que sepamos cuál es la mejor hay que seguir todas en paralelo, entre ellas, las células madre embrionarias y las estructuras biomecánicas, como las que se están explorando para hacer tráqueas artificiales”.
Si esta técnica u otra similar llegara a la práctica clínica, ¿cuál sería su importancia en un país como España, líder en donaciones de órganos? “Ahora mismo hay 1.100 pacientes en lista de espera para un trasplante hepático, y entre el 6% y el 8% morirán esperándolo”, precisa Matesanz. Eso son de 60 a 80 muertos, pero el mayor experto en trasplantes de este país recalca que esa cifra no debe tomarse como un índice de la utilidad de una fuente de trasplantes hepáticos. “Si hubiera el doble de hígados, la demanda también se duplicaría”, dice Matesanz.
Los médicos y cirujanos son perfectamente conscientes de cuánta oferta de hígados —sean de donante vivo o muerto— hay disponible y, por mucho que España encabece el ranking mundial de donantes, siempre habría un amplio margen para el crecimiento de los trasplantes. Por ejemplo, los enfermos de cáncer diseminado son excluidos como posibles receptores cuando las donaciones escasean, pero serían incluidos cada vez más si el sistema sanitario encontrara una nueva fuente de órganos, o de cosas que funcionen como órganos.
Las posibles aplicaciones de las yemas de hígado japonesas no se limitan a los futuros trasplantes. Matesanz señala dos posibilidades que, probablemente, puedan llegar antes que esas intervenciones quirúrgicas. “Una es probar nuevos medicamentos”, dice el director de la ONT. Esta es una posibilidad particularmente interesante con el hígado, que es el órgano que metaboliza las sustancias extrañas al cuerpo, incluidos los fármacos. Examinar la toxicidad de una nueva molécula en cultivos de yemas hepáticas podría facilitar sustancialmente las pruebas que debe superar hasta llegar —o no— a su aplicación clínica.
Y la segunda posible aplicación a corto plazo es el tratamiento con cultivos de hepatocitos, o células del hígado. No con yemas u órganos tridimensionales, sino con las meras células hepáticas en cultivo que son uno de sus constituyentes. “Es una opción terapéutica infrecuente, pero que ya se usa en la práctica clínica”, dice Matesanz. Se utiliza a veces para mantener vivo a un paciente hasta que llega el órgano que le salvará la vida o para tratar a niños con deficiencias metabólicas, o enfermedades hereditarias en las que falta una enzima o catalizador biológico. Los hepatocitos aportan en este caso las enzimas normales que le faltan al niño.







































































