La prevención es barata... y además funciona
Europa se enfrenta a una epidemia de enfermedades crónicas debido al envejecimiento de la población Los recortes sanitarios en tratamiento previos auguran un encarecimiento a largo plazo


Se las empezaba a llamar las “enfermedades de la prosperidad”. Las dolencias cardiovasculares se habían convertido en el principal problema de salud pública en los países industrializados. A finales de los sesenta, Finlandia tenía el dudoso honor de liderar el índice de fallecimientos por enfermedad coronaria cardiaca. Los datos —tanto de mortalidad como de prevalencia de colesterol e hipertensión— eran especialmente preocupantes en una provincia oriental, Karelia del Norte, cuyas autoridades, alarmadas, pidieron auxilio al Gobierno. Con ayuda de la OMS y de varios expertos, se puso en marcha un ambicioso proyecto de intervención que intentó cambiar el estilo de vida de toda la comunidad para evitar los factores de riesgo.
Prevención e información fueron las claves de la que, años después, se convirtió en una de las intervenciones comunitarias más célebres y estudiadas en salud pública: el Proyecto de Karelia del Norte. En solo cinco años, la incidencia de enfermedad cardiovascular se redujo notablemente. Los hábitos iban cambiando: se fumaba menos, se usaba menos mantequilla y más aceite vegetal para cocinar... El proyecto se extendió a todo el país. Entre 1970 y 2006, la mortalidad por enfermedades coronarias en hombres de 35 a 64 años descendió un 80% en Finlandia. “Se han ganado 10 años extra de vida saludable en la población”, destaca Pekka Puska, ex director general del Instituto de Salud Pública de Finlandia. Su mensaje es claro: la prevención es barata, y funciona.
Europa envejece. Se calcula que para 2025 uno de cada cinco ciudadanos de la UE tendrá más de 65 años, con un incremento especialmente pronunciado de los mayores de 80. Y el aumento en la longevidad de la población va aparejado a la mayor prevalencia e incidencia de enfermedades crónicas: cardiovasculares, diabetes, muchos tipos de cáncer, dolencias psiquiátricas, afecciones pulmonares... Ya se han convertido en la principal causa de muerte en el mundo (son responsables del 63% de los fallecimientos, según la OMS). Y suponen uno de los mayores desafíos para los sistemas sanitarios. A la Unión Europea le preocupa la creciente carga —económica, social, humana— de las enfermedades crónicas. ¿Cómo hay que manejarla?
El comisario europeo de Salud, el maltés Tonio Borg, ofrece un dato revelador: el 97% de los presupuestos sanitarios de los Estados miembros se destinan a tratamiento. Únicamente el 3%, a prevención. “¿Tiene sentido este porcentaje, cuando muchas de las enfermedades crónicas más prevalentes se pueden prevenir en gran medida?”, se preguntó a principios de mes en Bruselas durante la primera cumbre dedicada enteramente a tratar el problema que suponen estas dolencias. “¿Es apropiado dedicar solo el 3% a prevención, cuando sabemos que si actuamos sobre el tabaco, el abuso de alcohol, la mala nutrición y la vida sedentaria, así como sobre la vacunación, podemos evitar que mucha gente enferme?”.
Las decenas de expertos que participaron en la cumbre respondieron a su pregunta retórica: sí, hay que invertir más en prevenir y así gastar menos en tratar. Puska insiste en que los efectos de la prevención, en el sentido de reducción de los factores de riesgo, “son sorprendentemente rápidos y también tienen efecto en edades relativamente avanzadas”. Se refiere sobre todo a las enfermedades cardiovasculares y a la diabetes. No solo la prevención no es cara, sino que además puede existir un incentivo económico. El ejemplo es, una vez más, Finlandia: aumentar los impuestos al alcohol en los últimos años “ha aumentado los ingresos del Gobierno en unos 400 millones de euros y a la vez ha reducido el consumo de alcohol en un 10%”, señala este experto, que también trabajó para la OMS en el ámbito de la salud pública.
En la UE, las enfermedades crónicas suponen ya entre el 70% y el 80% del gasto sanitario, lo que equivale a más de 700.000 millones de euros al año, según cálculos de la Comisión. Los expertos coinciden en que los costes de estas dolencias no están bien cuantificados. Un estudio del Foro Económico Mundial, publicado en 2011, intentó estimar el impacto económico global de las cinco principales enfermedades no contagiosas (cardiovasculares, respiratorias, cáncer, diabetes y psiquiátricas): la pérdida de producción acumulada en 20 años sería equivalente al 4% del producto interior bruto (PIB) mundial. Solo las enfermedades cardiovasculares suponen en la UE un coste anual de 196.000 millones de euros, según datos de la organización European Heart Network (Red Europea del Corazón). Más de la mitad (54%) son costes sanitarios directos, pero otros 46.000 millones se atribuyen a productividad perdida por mortalidad y morbilidad (enfermedad).
No solo el comisario Borg mostró su preocupación acerca de cómo se hará frente a lo que muchos llaman ya “la epidemia de las enfermedades crónicas”. Los ministros de Sanidad irlandés, griego e italiana también intervinieron en la cumbre para subrayar cómo la presión que infligen en sus sistemas públicos de salud se convierte cada día más en una preocupación para los gestores. El comisario puso como ejemplo la diabetes: “Afecta a un 8% de la población europea, y buena parte de su incremento en la Unión está ligado a la obesidad y a la falta de actividad física”. Hace años que se sabe que muchas actividades de prevención son coste-efectivas, es decir, baratas y útiles. La asignatura pendiente es aplicarlas, extenderlas.
Las medidas de austeridad que han acompañado a la crisis económica aún han puesto más impedimentos para avanzar en la prevención. Los expertos y los políticos son conscientes de que debería considerarse una prioridad, pero en muchos casos no se lleva a la práctica. “Los recortes puestos en marcha entre 2008 y 2012 van a generar costes innecesarios a los sistemas de salud en los próximos 10 o 15 años”, afirma Sinisa Varga, director del Health Insurance Fund, la institución que gestiona la sanidad pública en Croacia. Los recortes en prevención de hoy generarán costes en el futuro, coincide Günter Danner, representante del sistema de Seguridad Social de Alemania. “La prevención tiene que verse como una inversión para las generaciones futuras”, afirma. Y señala ejemplos de acciones baratas y, a largo plazo, efectivas: “Introducir en los currículos escolares la educación en salud”, “imponer tasas a determinados productos”, “enseñar a los empleadores a cuidar la salud de sus trabajadores”, cita, entre otros muchos.
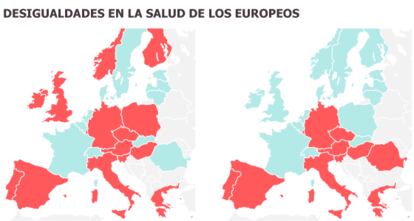
La crisis también está ampliando las desigualdades, señalan los expertos. Tanto entre países como dentro de cada Estado. Pese a que las diferencias en esperanza de vida o en mortalidad infantil se están reduciendo entre los miembros de la UE, aún persisten grandes disparidades. Un ejemplo es la esperanza de vida con buena salud. En los hombres, hay una diferencia de 19 años entre el valor más alto y el más bajo, según un informe de la Comisión Europea publicado en septiembre pasado con datos de 2012. Estonia, con 53,1 años, se queda muy lejos de Noruega, con 72,1.
En los principales factores de riesgo de las enfermedades crónicas —tabaco, alcohol, mala alimentación y vida sedentaria— también se aprecian las desigualdades, esta vez dentro de cada país. Gauden Galea, director de enfermedades no transmisibles de la OMS para Europa, enumera algunas de ellas: en Francia, la prevalencia de obesidad en adultos es cuatro veces superior en los hogares con las rentas más bajas que en los más favorecidos; en Dinamarca se fuma casi 10 veces más en los hogares con muy bajo nivel educativo (25,2% frente al 2,8% de los que tienen el nivel más alto); en Escocia, las muertes relacionadas con el consumo de alcohol son más frecuentes cuanto menor nivel socioeconómico tiene la población.
“¿Son las enfermedades crónicas una epidemia inevitable?”, se preguntaba Galea durante su intervención en la cumbre de Bruselas. Y acababa respondiendo que no... si se toman medidas. Entre ellas, “preservar y fortalecer los actuales sistemas de provisión de salud y la cobertura universal, incluso en el caso de restricciones presupuestarias”. Este experto también sugiere “innovar y buscar nuevas intervenciones en salud pública, como las naciones libres de tabaco o las cajetillas genéricas, e impulsar nuevos modelos de atención a los pacientes crónicos”.
El informe Cronos, presentado la semana pasada en Madrid, señala que las enfermedades crónicas afectan a más de 19 millones de personas y son responsables de más de 300.000 muertes al año en España. Un 75% del gasto del Sistema Nacional de Salud (SNS) se destina actualmente a atender a estos pacientes. El coste de tratar dolencias como la diabetes, la EPOC o la osteoporosis podría alcanzar los 78.000 millones de euros en 2020, un 45% más que en la actualidad, apunta también el informe, realizado por la consultora Boston Consulting Group con financiación del laboratorio Lilly. Los expertos que lo firman consideran que estas enfermedades son el mayor desafío al que se enfrenta el SNS y proponen cambios en la manera de tratarlas que permitirían ahorrar un 10% del gasto público, es decir, 8.000 millones.
La lista de soluciones es amplia. Desde dar más poder a los pacientes, de forma que conozcan bien su enfermedad y sientan la responsabilidad de gestionarla adecuadamente; hasta proponer intervenciones que mejoren el estado de salud de la población general; pasando por reorganizar la asistencia, de forma que se potencie la atención primaria y los equipos multidisciplinares de salud y los pacientes no tengan que recurrir siempre a la hospitalización cuando tengan un problema. El texto señala también que sería conveniente ofrecer a los profesionales incentivos asociados a resultados de salud.
Eurohealthnet, la red europea de organizaciones no gubernamentales que promueven la salud, considera que la Unión Europea, y también los Estados miembros, deberían “dejar la retórica y pasar a la acción en la prevención de enfermedades crónicas”. Unas dolencias que, recuerdan, afectan a ocho de cada 10 mayores de 65 años. “Los intercambios de buenas prácticas no son suficientes”, lamenta Clive Needle, portavoz de la red. “Se necesita regulación, para evitar el abuso del alcohol y los ambientes obesogénicos”, añade.
La regulación europea puede convertirse en la clave de la lucha contra las enfermedades crónicas. Para algunos, como el diputado portugués Ricardo Baptista Leite, la Comisión Europea no está haciendo lo suficiente: “Nuestro principal problema está muy claro: los ministros de salud en realidad son ministros de enfermedad”, afirma. “Hay que darles más poder. Sentarlos con los ministros de finanzas e impedir que estos se levanten hasta que quede claro que los de salud son los que mandan en salud". "La Comisión debería impedir el acceso a los fondos europeos a los países que no destinan el dinero necesario a luchar contra este problema”, añade. Baptista Leite, médico de profesión, es contundente: “Si una enfermedad es prevenible, prevengámosla. Luchemos contra los lobbies antisalud. La industria del alcohol también es un enemigo público”.
El sector de las bebidas alcohólicas está ya en el punto de mira de Bruselas. El comisario Borg relata que se ha reunido con la industria y les ha advertido: si no son ellos mismos los que deciden incluir avisos sobre los perjuicios para la salud como ocurre con las cajetillas de tabaco, la Comisión acabará obligándoles. Borg, entrevistado por varios medios europeos, entre ellos EL PAÍS, insiste en precisar: “Evidentemente es el abuso, y no el consumo, contra lo que tenemos que luchar”.
La opinión pública conoce bien los perjuicios del tabaco, pero no tanto los de consumo excesivo de alcohol —el proyecto europeo de investigación Amphora concluyó hace unos meses que alrededor de 138.000 ciudadanos europeos de entre 15 y 64 años mueren de forma prematura por culpa del alcohol al año— o de los malos hábitos alimenticios. Bruselas se propone ahora informar más y mejor a los ciudadanos europeos. Necesitará, eso sí, la colaboración de los países.
Sobre la firma








































































