Sí, la sanidad española es rentable
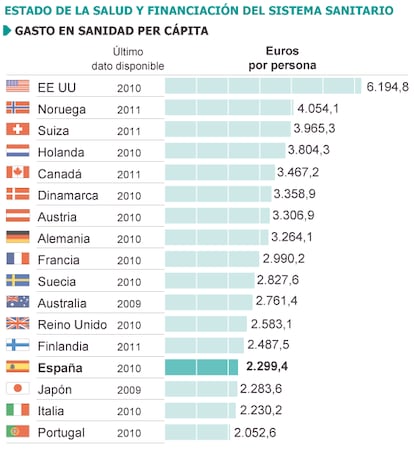
EE UU es el ejemplo de que gasto y resultado no van juntos España, con el tercio de inversión, tiene mejores datos

La canción es tajante: lo importante son salud, dinero y amor. Dejando al margen el tercero, que es imprevisible aunque no independiente de los otros dos factores, la relación entre la riqueza y el estado físico de las personas no es tan lineal como podría pensarse. Cierto que hace falta un gasto mínimo para asegurar el bienestar, y que, desde luego, los países más pobres no pueden aspirar a ser los más longevos, pero parece que, una vez pasado un umbral de gasto por persona (en la OCDE, ninguno de sus miembros baja de 500 euros por habitante y año), hay otros factores —culturales, genéticos, climáticos, políticos— que influyen tanto o más que el dinero que se dedica al sistema sanitario.
Porque si todo fuera cuestión de dinero, nadie tosería a los estadounidenses. Ellos deberían ser los más sanos, los más longevos, los menos obesos. Los 8.233 dólares (6.195 euros) que, según la OCDE, gastó por persona en salud en 2010 son casi el triple que los 2.300 euros de España, o un 53% más que la inversión de Noruega, la segunda en la lista.
Esta desproporción preocupa a los investigadores estadounidenses, que constatan cómo esa abrumadora superioridad financiera no se corresponde con ventajas para la población. El último aldabonazo ha venido de un estudio de la National Academy of Sciences, la National Academy of Engineering, el Institute of Medicine y el National Research Council.
Algunos ejemplos de esta ineficacia del sistema estadounidense son los datos de esperanza de vida media. Uno de los indicadores que José Manuel Freire, profesor de la escuela Nacional de Sanidad, apunta como más indicativo. En el estudio, que solo se fija en 17 países, Estados Unidos y 16 de los más desarrollados, Suiza ocupa el primer puesto en hombres (79,33 años) y Japón en mujeres (85,98, con datos de 2007). España es novena y quinta, respectivamente; Estados Unidos, última y penúltima (solo Dinamarca tiene un dato peor en mujeres).
Visto desde el otro lado del cristal, midiendo las muertes, los resultados son coherentes: la tasa de mortalidad por cada 100.000 habitantes de Estados Unidos es la más alta (504,9); España ocupa el lugar decimotercero (397,7, la misma cifra que Francia). El último es Japón (349,3).
El estudio incluye muchos más indicadores. Por tomar otro que es clave, los años de vida perdidos antes de los 50, por todas las causas (enfermedades infecciosas, cardiovasculares, problemas nutricionales, dolencias no infecciosas excluyendo las cardiovasculares, lesiones intencionadas o accidentales, consumo de drogas) Estados Unidos sale peor que la media. Cuando se toman en conjunto, la proporción de Estados Unidos es casi el doble que en la media de los 17 países.
Freire, quien aparte de académico ha vivido una temporada en EE UU, señala que “en muchos casos, los resultados de estos indicadores tienen que ver con factores externos”. “Los asesores de Obama lo han trabajado mucho, y se han centrado en la desigualdad”. De ahí su intento de reforma sanitaria. “De todos los factores que intervienen, la pobreza relativa y la desigualdad social son los que más influyen, y en ese sentido EE UU es de los más desiguales”, indica.
Japón tiene la menor tasa de mortalidad: 349 por 100.000 habitantes
Juan Oliva, presidente de la Asociación de Economistas de la Salud, coincide. “La atención sanitaria es uno de los determinantes de la salud”, indica. “Es importante, pero no lo único: la renta (y su distribución), la educación, las decisiones individuales (hábitos) y colectivas (entornos y elementos institucionales) influyen de manera decisiva en la salud de las personas y las poblaciones y ayudan a explicar por qué países que invierten menos recursos en el sistema sanitario presentan mejores resultados en salud”, señala. Por tanto, las políticas sanitarias (y el gasto que las acompañan) no son las únicas políticas de salud relevantes.
David Cantarero, director del máster en Dirección y Gestión de Servicios Sanitarios y Sociales de la Universidad de Cantabria parte de una premisa: “Respecto a si más gasto sanitario no es siempre mejor, siendo realistas habría que precisar que en otra situación económica diferente a la actual no se discutiría”. En España, en “las dos últimas décadas se observa que al aumentar el gasto sanitario público baja la mortalidad infantil y años potenciales de vida perdidos, subiendo en cambio la esperanza de vida”. Pero admite que “existen ciertos niveles de gasto a partir de los cuales a nivel macro los resultados en salud no mejoran significativamente”. En EE UU “esa correlación no se produce quizás debido a sus altos costes administrativos, su fundamento básico privado y a que los precios sanitarios y farmacéuticos son entre un 30% y un 50% mayores que en el resto de la OCDE”, apunta entre otros motivos.
Los expertos estadounidenses no son ajenos a estas apreciaciones y destacan, precisamente, que uno de los problemas sanitarios de EE UU está en los hábitos de los ciudadanos. “Aunque los americanos fuman actualmente menos, y tienen una menor tendencia a beber de forma abusiva que los habitantes de los otros países del estudio, son los que más calorías por persona consumen, tienen mayores tasas de abuso de drogas, son menos propensos a usar los cinturones de seguridad, están implicados en más accidentes de tráfico que incluyen consumo de alcohol, y tienen una mayor tendencia a utilizar armas de fuego en actos de violencia”, apuntan.
También los autores del informe señalan la inequidad como una de las causas de los malos resultados: “Estados Unidos tiene mayores índices de pobreza (especialmente infantil), y está perdiendo puestos en nivel cultural, lo que también tiene que ver con las condiciones de salud”, apuntan.
La desigualdad en el acceso y la riqueza lastran las políticas
Su informe no busca solo activar las conciencias de un país en el que la reforma sanitaria fue duramente combatida por los republicanos. En su informe destacan que todavía “gran parte de la población carece de aseguramiento”. Eso, que fue lo que intentó solucionar la reforma de Obama, quedó descafeinado. El presidente buscaba un sistema con cobertura pública donde no llegara la privada. Las presiones de los republicanos lo transformaron en otro: que todos tuvieran un seguro médico privado.
Tampoco consiguió Obama avances en atención primaria. Y, precisamente, en “prevención y planificación es en lo que Estados Unidos lo tiene mal”, dice Julio Zarco, director académico de la Real Academia Nacional de Medicina. Zarco, que vive a caballo de ambos lados del Atlántico, no duda en decir que la situación en Estados Unidos “es tercermundista en algunos aspectos”. “Está dominado por las aseguradoras privadas, que echan fuera la prevención y la promoción de la salud”.
El experto, que fue presidente de la Sociedad de Médicos de Atención Primaria (Semergen), insiste en que “la planificación y la investigación necesitan dinero, pero eso no es todo. Luego hacen falta cauces para que esa inversión genere riqueza. Eso ya lo dijo Santiago Ramón y Cajal. Y Estados Unidos tiene una gran riqueza intelectual, pero eso se tiene que traducir en acciones”, afirma.
Es indispensable llegar a un mínimo de inversión para asegurar la salud
“El riesgo para la salud y bienestar no vendría solo por la parte sanitaria, sino por la erosión de otros factores no sanitarios de la salud. Así pues más gasto en atención sanitaria no garantiza siempre mejores resultados en salud. Piénsese en que, por ejemplo, a nivel individual, el beneficio en salud a partir de ciertos niveles es decreciente”, indica Cantarero. “Estados Unidos, gastando un 17,6% del PIB en sanidad, es un buen ejemplo de cómo siendo el país que más gasta del mundo tienen peores indicadores en salud en algunos casos que México gastando 6,2% del PIB”.
Oliva insiste en los factores extrasanitarios. Por ejemplo, afirma que “prolongar las ayudas al desempleo en este contexto de crisis es mucho mejor política de salud (y de bienestar) que abrir nuevos hospitales; o que el desentendimiento con políticas de salud laboral o de políticas de educación para prevenir la obesidad infantil no tienen reflejo en el gasto sanitario a corto plazo, pero sí a medio y a largo plazo”.
El diagnóstico de los malos resultados de EE UU parece claro. Lo que no lo está es cuánto tiempo va a seguir esto así. “Con las vidas y dólares que están en juego, el país no puede permitirse ignorar este problema. Una solución obvia es intensificar los esfuerzos en salud pública”, concluyen los expertos estadounidenses. Zarco resume: “Ellos están en fase de expansión de las políticas públicas. Aquí es al revés”. Puede ser cuestión de tiempo que los indicadores se intercambien.
¿Quién es el mejor?
Para los gestores sanitarios españoles —y entiéndase gestores en el sentido más amplio: desde ministros o consejeros hasta presidentes de colegios médicos, de sociedades científicas, gerentes o directores de ambulatorio o de servicio— el año 2000 está marcado en letras de oro. Si la sanidad necesitaba un mantra al que aferrarse, un lema del que presumir, un informe de la Organización Mundial de la Salud lo facilitó con creces. En aquel estudio, la organización se atrevió por primera —y última— vez a hacer una clasificación por países. Y, ¡sorpresa!, España quedó en séptimo lugar. Desde entonces no hay discurso, manifiesto ni manifestación que no recuerde que el sistema sanitario español es (o al menos lo era hace 12 años) “uno de los mejores del mundo”.
Y, más mérito aún, España era séptima siendo el país 24º en gasto por persona. Además, la lista era cuando menos, peculiar. Los dos primeros, Francia e Italia, eran competidores de respeto y, por así decirlo, competencia directa. Pero los siguientes (San Marino, Andorra, Malta y Singapur) eran o muy pequeños, o muy exóticos.
Casi más importante era que potencias como Reino Unido (18), Alemania (25) y Estados Unidos (38) estaban muy por detrás.
Aquella lista fue un bombazo. Si la OMS quería publicidad (todavía no se había hecho famosa por otros aspectos, como la gestión de las distintas gripes y virus de la última década), lo había conseguido de plano. Pero la lista no le salió gratis. Las críticas le llovieron a la organización. ¿De verdad uno preferiría irse a Malta a que le trataran si tuviera una enfermedad grave? ¿Un estadounidense iba a recibir mejor atención yendo a Omán —octavo país de la lista—?
Aquel éxito mediático se convirtió en un conflicto académico. Porque la verdad es que no hay una forma consensuada de medir la calidad de los sistemas de salud. Hay indicadores universales (esperanza de vida, mortalidad, o el más específico de años que se pierden por culpa del sistema), pero en la clasificación de la OMS había otros indicadores (acceso universal y gratuito, tratamiento del embarazo y mortalidad infantil) que penalizaban a los países punteros en investigación, pero con más dificultades de acceso. Pero es que promover esos aspectos es uno de los objetivos de la organización, y la lista obedecía a sus intereses.
Nadie después se ha atrevido a hacer una clasificación similar. Por ejemplo, en Europa, una consultora, Health Consumer Powerhouse, financiada por la UE, saca un informe bienal. El trabajo se centra en un aspecto de mucho interés: el papel que los sistemas de salud dan a los pacientes. España suele salir bastante mal (en el puesto 24 de 34 países). Normal que casi nadie les haga caso.
Archivado En
- Reforma sanitaria EE UU
- Recortes sociales
- Mortalidad infantil
- Vida y Artes
- Obesidad
- Reforma sanitaria
- Gasto sanitario
- OCDE
- Recortes presupuestarios
- Mortalidad
- Política sanitaria
- Economía sanitaria
- Política social
- Enfermedades endocrinas
- Enfermedades
- Sanidad
- Organizaciones internacionales
- Finanzas públicas
- Medicina
- Salud
- Relaciones exteriores
- Finanzas
- Demografía
- Sociedad







































































